Présentation de l’Institut Français de Chirurgie de la Main spécialisé dans les pathologies de l’épaule et des nerfs – IFCE
Qu’est ce qu’une paralysie du plexus brachial ?
Le plexus brachial est le nom donné à l’ensemble des racines nerveuses issues de la moelle épinière au niveau du rachis cervical qui se réunissent dans un réseau plexuel pour former en aval les gros troncs destinés au membre supérieur et à la main.
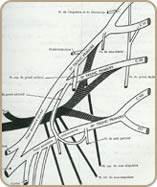
Les paralysies du plexus brachial surviennent après une traction ou un étirement accidentel –en règle général un accident de moto et dans prés de 95% des cas chez un sujet de 18-20 ans-, aboutissant à des lésions nerveuses de type Sunderland I à V. Les lésions nerveuses peuvent siéger à tous les niveaux, depuis l’origine médullaire jusqu’à la division du plexus brachial dans la région du creux axillaire et on distingue ainsi par rapport à la clavicule :
- Des lésions supraclaviculaires totales ou partielles au niveau des racines (75% des cas).
- Des lésions infra et rétroclaviculaires au niveau des troncs secondaires et des lésions au niveau des branches terminales (25% des cas).
Quels sont les symptômes d’une paralysie du plexus brachial ?
Les signes cliniques sont directement fonction du niveau lésionnel, du nombre de racines nerveuses lésées, de l’importance de ces lésions.
L’examen moteur complet permet de chiffrer chaque muscle selon la cotation internationale de 0 à 5, en plus de la notion de fonction globale : épaule-coude-main.
L’examen sensitif recherche des troubles objectifs et subjectifs et apprécie l’importance des douleurs, à type de fourmillements et de courant électrique dans un territoire précis ou de causalgies plus diffuses en relation directe avec l’arrachement intra-médullaire. L’étude des troubles sympathiques est importante et outre les troubles vasculaires périphériques un syndrome de Claude Bernard Horner témoigne d’une lésion grave des racines inférieures C8et D1.
Certains éléments cliniques sont péjoratifs :
- la violence du traumatisme et l’existence de lésions associées, osseuses ou vasculaires,- fracture de la clavicule, lésion de l’artère sous-clavière-.
- paralysie du grand dentelé, qui en raison de son innervation étagée témoigne de lésions très proximales, de même que l’atteinte du nerf phrénique, un syndrome de Claude Bernard Horner témoigne d’une lésion des racines inférieures C8-D1.
- l’existence de douleurs ou de signes médullaires.
Quels sont les examens complémentaires utiles ?
Le diagnostic est radiologique :
- L’absence de récupération clinique doit dés le 30e jour faire envisager des examens complémentaires :
- Des radiographies standards pour apprécier la clavicule et l’articulation des l’épaule.
- L’electromyogramme, EMG, fait partie du bilan mais son intérêt est surtout net dans les paralysies radiculaires supérieures.
- L’IRM montre particulièrement bien les troncs secondaires et les branches terminales.
- La myelographie couplée au scanner apporte des éléments essentiels :
- Un pseudoméningocèle ou une lacune témoignant d’une avulsion irréparable de la racine dans la moelle.
- L’état des radicèles et une racine sus ou sous jacente à un pseudoméningocèle est rarement intacte.
- Un aspect radiologique normal permet d’envisager soit une récupération spontanée sot une lésion plus distal sur la racine et donc accessible à la réparation chirurgicale
Quels sont les traitements possibles des paralysies du plexus brachial ?
Les indications chirurgicales vont dépendre de l’évolution après l’accident en l’absence de récupération. Il n’y a pas d’indication chirurgicale d’urgence en dehors de l’ischémie aiguë du membre supérieur par interruption totale de l’axe vasculaire. La réparation nerveuse cependant sera différée de cette réparation vasculaire.
L’immobilisation du membre supérieur traumatisé se fait dans un appareillage simple, bras en abduction et en antépulsion et la mobilisation doit éviter toute traction sur les racines. La mobilisation active et passive doit être débutée dés que possible pour éviter toute raideur articulaire.
La décision opératoire doit être prise avant deux mois en l’absence de récupération ; il est inutile d’attendre la réinnervation proximale après 6/7 mois. Les indications thérapeutiques dépendent du niveau lésionnel et des lésions anatomo-pathologiques
– Les paralysies totales :
Dans les paralysies initialement totales avec récupération spontanée dans les premiers mois, on peut observer une évolution favorable :
- Soit de proximal à distal,, commençant par l’épaule, le coude puis la main comme dans plus de 80% des cas de luxation de l’épaule avec paralysie du plexus brachial. La récupération demande souvent près d’un an. Elle n’est pas toujours complète et linéaire, en particulier s’il existe des lésions d’étirement qui peuvent bénéficier d’une neurolyse vers le 6e mois.
- Soit de distal à proximal et l’exploration doit alors être rapide car il s’agit de lésions réparables des racines supérieures ou du 1er tronc primaire.
La plupart du temps les racines inférieures C7-C8-D1 sont arrachées de la moelle et non utilisables mais on peut prévoir qu’une greffe nerveuse sera possible à partir de C5 ou de C6 dans le but d’obtenir la réinnervation des territoires proximaux. Le but est d’obtenir une stabilisation de l’épaule paralytique, un grand pectoral pour serrer les objets contre le thorax, la flexion du coude et un peu de sensibilité mais il importe de prévenir les blessés que la main restera définitivement paralysée.
- Avec une racine greffable, on réalisera une greffe de C5 sur la partie antérieure du 1er tronc primaire en amont de l’anse des pectoraux associée à une neurotisation par suture directe entre le nerf spinal et le supra-scapulaire.
- Avec deux racines greffables on essaiera, en fonction de la taille des racines et de leur qualité et du matériel de greffe disponible, de greffer en plus des éléments précédents certaines parties du tronc secondaire (nerf radial ou nerf circonflexe).
- En l’absence de racine greffable, il faut s’orienter vers des neurotisations directes en utilisant les nerfs intercostaux, le nerf spinal et en privilégiant la récupération de la flexion du coude en neurotisant en priorité le nerf musculo-cutané.
Les paralysies radiculaires supérieures C5-C6-C7 ou C5-C6 :
Le traitement doit être très précoce car il existe de bonnes chances de réparation possible avec une récupération fonctionnelle satisfaisante. Le but est d’obtenir une épaule et un coude fonctionnel pour permettre l’utilisation de la main qui est normale ou partiellement atteinte.
- Avec une rupture de C5 ou de C5-C6 on utilisera au mieux en fonction de la taille des racines et de leur qualité et du matériel de greffe disponible, de greffer l’ensemble des lésions.
- Avec C5 et C6 avulsées et C7-C8-D1 intactes, on associera la neurotisation du nerf spinal sur le nerf sus scapulaire et soit un transfert musculaire soit une neurotisation directe à partir du cubital vers le biceps selon la technique d’Oberlin pour réanimer la flexion du coude. Une neurotisation supplémentaire utilisant les nerfs intercostaux permet de rechercher une meilleure fonction de l’épaule.
- En cas d’avulsion de C5-C6-C7 le schéma est identique mais les possibilités de transfert musculaires sont souvent médiocres.
- L’arthrodèse de l’épaule peut être parfois discutée : elle apporte une épaule stable et une abduction active grâce à l’articulation scapulo-thoracique mais elle supprime définitivement les rotations. Les autres interventions palliatives, ostéotomie de dérotation, ligamentoplastie…doivent être envisagées au cas par cas.
Les paralysies radiculaires inférieures C7-C8-D1 :
Alnot distingue deux groupes lésionnels :
- Les lésions au niveau des troncs secondaires, en arriére et au-dessous de la clavicule. Le tronc secondaire postérieur est atteint dans 50% des cas. Elles sont associées dans 30% des cas a une atteinte du tronc antero-externe et en particulier de la racine externe du nerf médian et du musculo-cutané. L’atteinte du troc antéro-interne est beaucoup plus rare et en règle présente en cas de rupture de tous les troncs avec une dilacération majeure.
- Les lésions distales au niveau des branches terminales du plexus brachial (nerf scapulaire supérieur, nerf circonflexe, nerf musculo-cutané) isolées ou associées, avec un tableau clinique spécifique.
Quel est le pronostic ?
Dans les paralysies totales, avec une ou deux racines greffables on obtient une récupération de la flexion du coude dans 80% des cas avec une force coté 3-4 et une récupération de l’abduction et de la rotation externe de l’épaule dans 50% des cas pour Alnot et Coll. En l’absence de racine greffable la neurotisation du nerf spinal sur le nerf musculo-cutané donne plus de 85% de récupération de la flexion du coude. La possibilité de serrer un objet contre le thorax est obtenue dans 60% des cas. Enfin une certaine sensibilité de la main et de l’avant-bras revient et 80% des malades ne souffrent donc que de douleurs minimes.
- Dans les paralysies radiculaires supérieures C5-C6-C7 ou C5-C6, la chirurgie nerveuse permet de rendre une flexion active au coude dans 75% des cas. Les autres cas pourront bénéficier d’un transfert musculaire. La fonction de l’épaule est plus difficile à récupérer avec de bons résultats dans 75% des cas pour les paralysies C5-C6 mais seulement 50% dans les lésions C5-C6-C7. L’amélioration de la fonction de l’épaule nécessite de récupérer une certaine rotation externe et nécessite d’intervenir sur le nerf sus scapulaire et le circonflexe par neurotisation et greffe.
- Dans les paralysies rétro et infraclaviculaires les résultats de la chirurgie nerveuse sont bons avec 95% de résultats utiles pour le circonflexe et le musculo-cutané, 60% pour radial et médian, mauvais pour le cubital.